Hypospadias
L’hypospadias, ou hypospade, est une malformation fréquente de l’urètre distal et de la verge dont la fréquence semble avoir augmenté ces dernières années. Elle ne touche bien sur que le garçon. Elle peut être familiale.
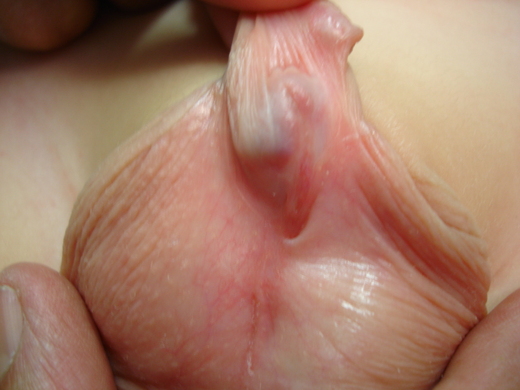
Le méat urétral (orifice) au lieu de s’aboucher à la partie distale de la verge, au bout du gland, s’abouche ventralement sous la verge, à un niveau plus ou moins proximal.
On peut ainsi distinguer plusieurs formes anatomiques d’hypospadias dont la gravité va croissante :
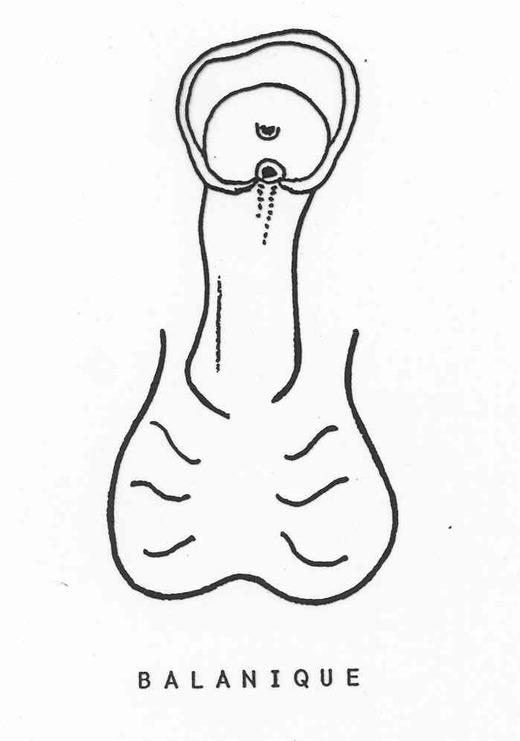
- L’hypospadias balanique dont l’orifice est à la partie inférieure du gland, la forme la plus bénigne et la plus fréquente.
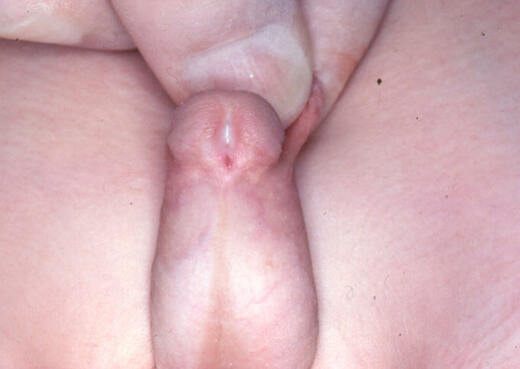
- L’hypospadias balano-préputial le méat siégeant au niveau du sillon balano-prépucial.
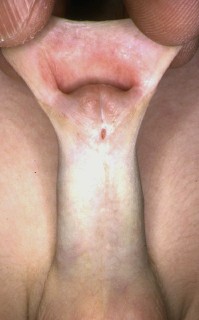
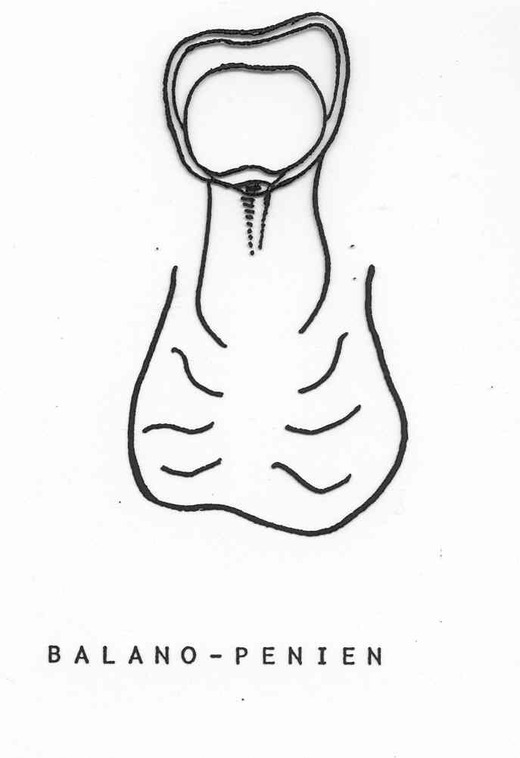
- L’hypospadias pénien antérieur, moyen ou postérieur avec un méat de siège pénien.
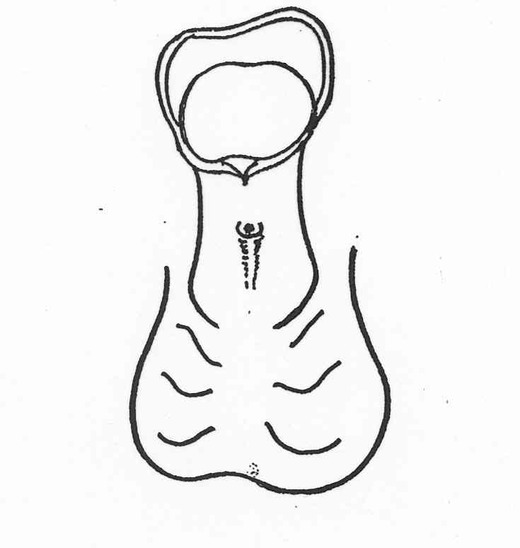
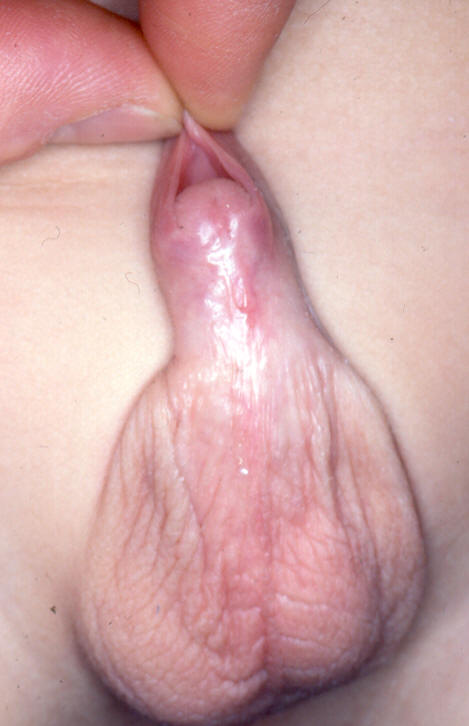
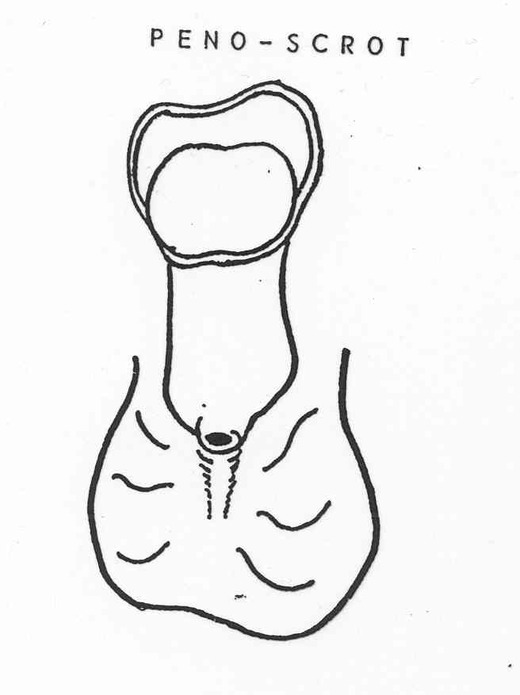
- L’hypospadias péno-scrotal siégeant à la jonction de la verge et du scrotum ou sur le scrotum lui-même.
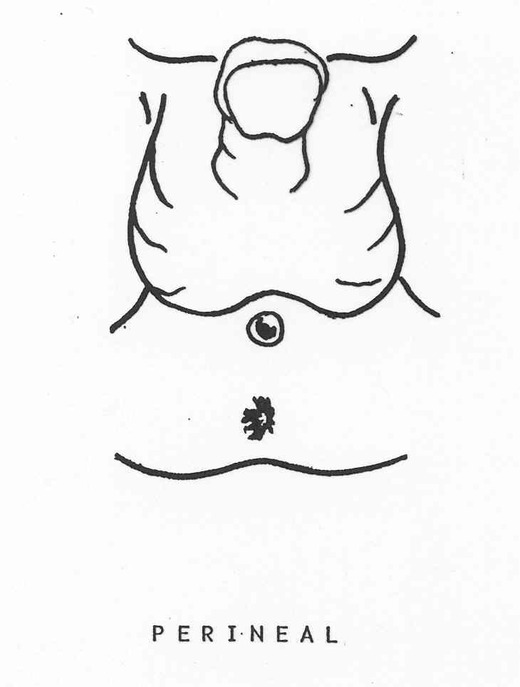
- Et enfin l’exceptionnel hypospadias périnéal avec un méat de siège périnéal, la forme la plus grave.
A noter que l’emplacement théorique du méat (orifice), là où il devrait se situer au bout du gland, est toujours marqué par une fossette méatique plus ou moins profonde qui donne souvent l’impression de l’existence de deux méats.
En fait seul le méat proximal hypospadias, est fonctionnel, le méat distal n’est qu’une fossette borgne.
Les duplications urétrales avec deux méats fonctionnels sont certes possibles mais vraiment exceptionnelles.
L’hypospadias est une malformation régionale et il s’y associe très fréquemment d’autres anomalies locales :
- Une sténose (rétrecissement) du méat hypospade.
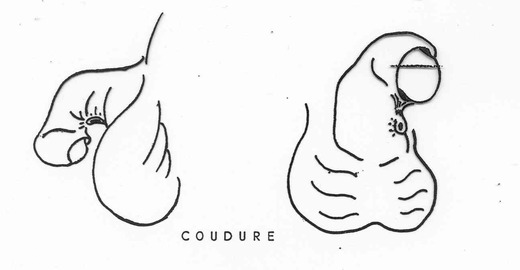
- Une coudure de la verge, surtout dans les hypospadias proximaux et qui donnent la fausse impression que l’hypospade est moins important qu’il n’est en réalité.
- Une palmure à la racine de la verge peut exister.
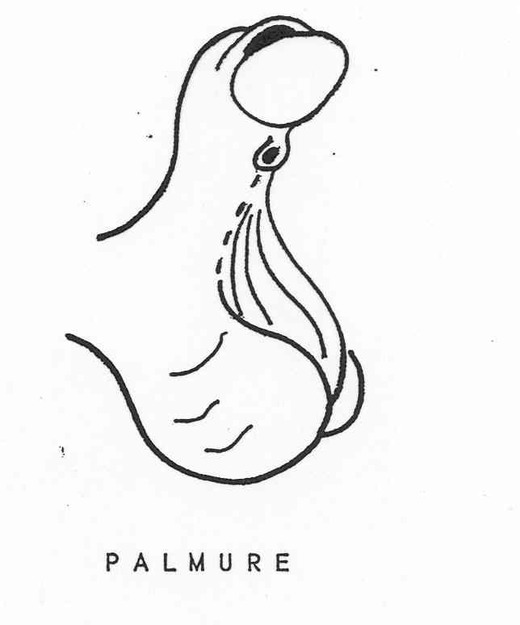
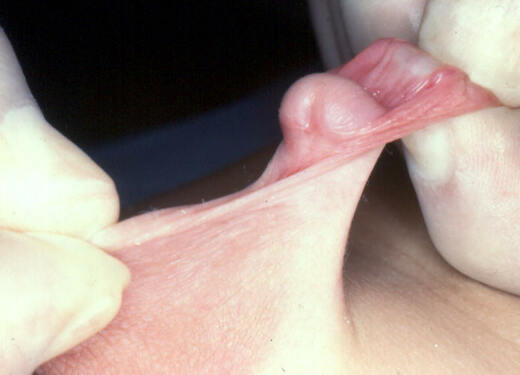
- Enfin le prépuce manque pratiquement toujours à la face ventrale de la verge (déficit cutané ventral), le prépuce dorsale étant lui souvent épais, plus ou moins bossu avec deux sortes de cornes latérales (prépuce dit en "tablier").
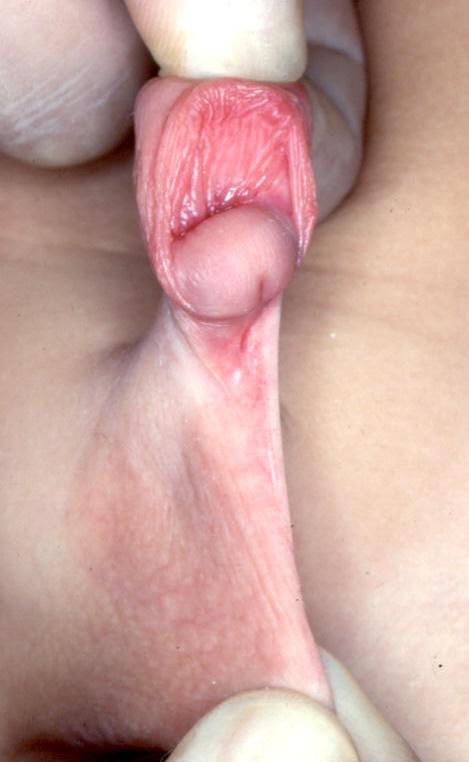
Dans les formes distales d’hypospadias, les plus fréquentes et les plus bénignes, il s’agit d’une malformation isolée et il est donc inutile de faire systématiquement un bilan radiologique. De même dans ces formes distales, dans la mesure où les testicules sont bien en place, un caryotype est inutile.
Par contre dans les formes proximales d’hypospadias, les plus graves, surtout s’il existe une ectopie testiculaire associée, il faut penser à une possible ambiguïté sexuelle et faire un bilan radiologique et un caryotype.
Enfin il existe des formes mineures d’hypospadias où le méat urétral est en place mais où il existe les anomalies cutanées, avec le déficit cutané ventral et le prépuce en tablier.
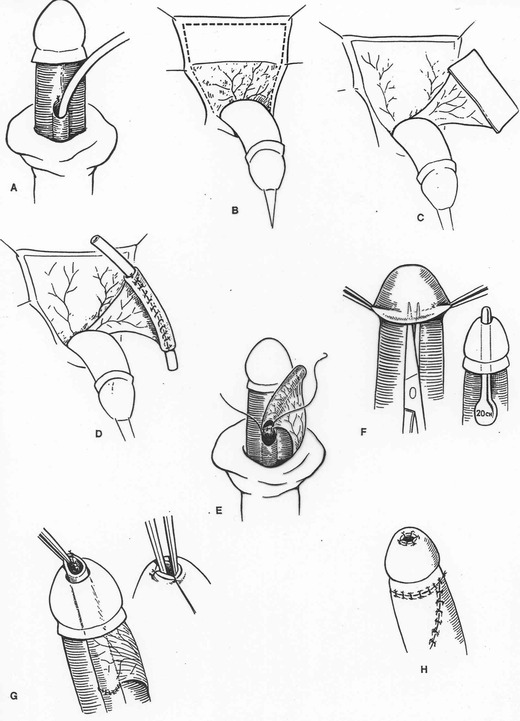
Le traitement des hypospadias n’est que chirurgical et ne doit être entrepris que par un chirurgien bien habitué à ce type de chirurgie très particulière. Les interventions possibles sont très nombreuses témoin qu’aucune n’est parfaitement satisfaisante. On essaye de tout corriger en une seule intervention, mais des petites retouches sont souvent nécessaires ultérieurement.
Le but du traitement est d’obtenir un méat distal, d’aspect aussi proche que possible de la normale, en fente, sur une verge rectiligne et de longueur suffisante, avec des mictions s’effectuant sans gêne et sans fuite d’urine par une fistule.
L’âge de l’intervention est variable selon les chirurgiens. Pour la majorité des équipes l’âge idéal se situe entre 12 et 18 mois.
Il existe de très nombreuses techniques chirurgicales, en fonction de l’importance de l’hypospadias et de l’habitude du chirurgien ainsi que certains effets de modes. Il n’y a pas de technique parfaite dans le sens où quelle que soit l’habilité du chirurgien il y a toujours un risque de complication, dans la grande majorité des cas bénignes (fistule, lachage distal). Cependant plus le chirurgien est expérimenté plus le risque diminue.
Les techniques les plus couramment utilisées sont :
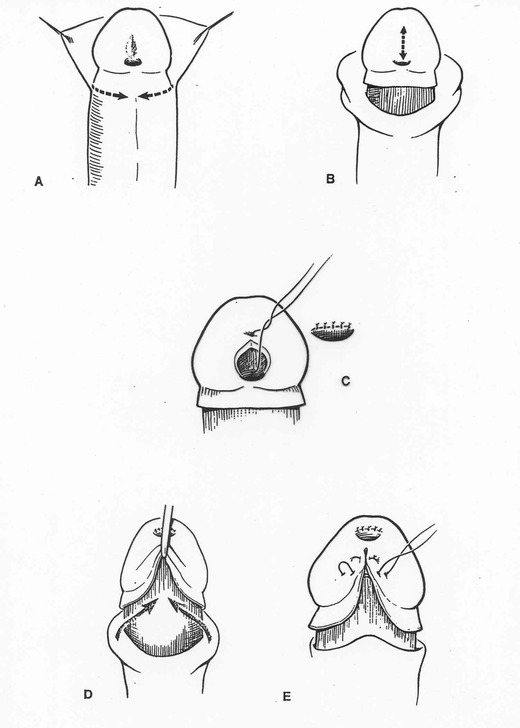
la Balanoplastie (ou MAGPI) dans les formes balaniques
La technique de Matthieu ou la technique de Duplay dans les formes peniennes antérieures ou moyennes
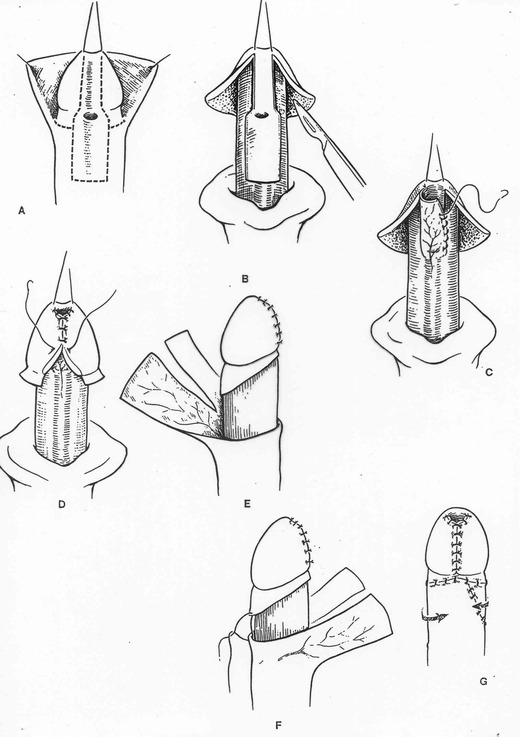
La technique de Duckett ou Onlay dans les formes moyennes ou postérieures
Les greffes de muqueuse (vésicale ou buccale) dans les formes péno-scrotales.
L’hospitalisation va de la chirurgie ambulatoire (balanoplastie) à des hospitalisations de 2 voire 3 semaines (greffes de muqueuse).
Les suites de cette chirurgie vont être extrémement variables selon l’importance de l’hypospadias et la technique employée.
L’aspect de la verge reste habituellement "disgracieux" avec rougeur et oedeme pendant plusieurs semaines à plusieurs mois.
Les soins à domicile sont nécessaires en général pendant une quinzaine de jours avec assez souvent une verge sensible voire douloureuse.
Les mictions sont souvent pendant quelques jours sensibles.